Hormonothérapie
Découvrez notre capsule animée!
Le rôle de l’hormonothérapie.
Votre médecin vous a recommandé une hormonothérapie pour traiter votre cancer de la prostate? Cette capsule est pour vous! En matière de traitement hormonal, vous gagnez à vous informer pour bien comprendre la situation. Regardons-y de plus près ensemble.
Vue d’ensemble
L’hormonothérapie a pour but de bloquer la production ou les effets des hormones produites principalement par les testicules (la testostérone et la dihydrotestostérone (DHT)). On y a recours pour tenter de freiner le cancer ou pour atténuer la douleur liée aux métastases ou les symptômes urinaires (traitement palliatif).
Pourquoi et pour qui
Des hormones appelées androgènes (qui comprennent la testostérone et la DHT) contribuent à la croissance des cellules cancéreuses de la prostate. L’hormonothérapie est utilisée pour combattre le cancer de la prostate. Elle agit en empêchant votre corps de sécréter ou d’utiliser ces hormones, ce qui freine la croissance et la propagation de votre cancer. L’hormonothérapie traite votre corps entier plutôt que de cibler seulement votre prostate.
On peut administrer l’hormonothérapie
- comme traitement principal d’un cancer de la prostate de stade avancé ou récidivant
- avant, pendant ou après la radiothérapie dans les cas de cancer de la prostate à risque élevé et dans certains cas de cancer à risque intermédiaire
- pour soulager la douleur ou maîtriser les symptômes d’un cancer de la prostate de stade avancé (traitement palliatif)
Les approches les plus fréquemment utilisées et modalités
- Des médicaments sous forme d’injection qui bloquent la production de testostérone par les testicules
- Des médicaments oraux qui empêchent les cellules du cancer de la prostate d’utiliser la testostérone ou qui réduisent la quantité de testostérone que le cancer de la prostate peut utiliser pour sa croissance
- Une intervention qui consiste à enlever les testicules, qui produisent la majorité de la testostérone dans le corps (pour maintenir l’apparence, des testicules artificiels peuvent être insérés lors de l’intervention)
Bien que ces traitements puissent aider à soulager vos symptômes, ils ne conduisent pas à la guérison. Par contre, étant donné qu’ils agissent sur votre corps entier, ils peuvent aider à ralentir la croissance de votre cancer, peu importe à quelles parties du corps les cellules cancéreuses se sont propagées.
Est-ce pour vous
 Qu’en est-il?
Qu’en est-il?
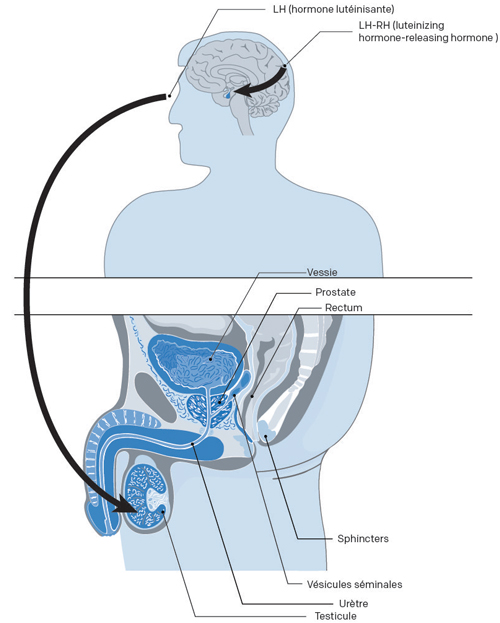
L’hormonothérapie vise à abaisser la quantité d’androgènes (hormones mâles) qui circulent dans votre organisme et à ralentir la croissance de votre cancer de la prostate. Elle atteint ce but en bloquant la production de testostérone ou en bloquant les signaux de votre cerveau qui commandent aux testicules et aux glandes surrénales (des sécréteurs d’hormone) de produire de la testostérone.
- Les hormones mâles portent le nom d’androgènes. La testostérone, l’hormone responsable du développement des caractéristiques sexuelles mâles, est produite surtout par vos testicules et en quantité moindre par vos glandes surrénales.
- La testostérone stimule la croissance de votre prostate. Les cellules cancéreuses qui peuvent se développer dans votre prostate sont également stimulées par votre testostérone pour croître.
On a principalement recours à l’hormonothérapie lorsque les premiers traitements échouent, notamment la prostatectomie radicale ou la radiothérapie.
L’hormonothérapie se révèle également utile lorsqu’un patient ne peut subir une intervention ou une radiothérapie ou qu’il refuse de les subir. À l’occasion, elle peut être combinée à un autre traitement, comme la radiothérapie.
Qui peut avoir une hormonothérapie?
Le type d’hormonothérapie employée, les doses administrées ainsi que les horaires suivis varient d’une personne à l’autre.
- Les hommes dont le cancer est de retour après un autre type de traitement (p. ex., radiothérapie ou intervention chirurgicale) ou chez qui le risque de retour du cancer après ces traitements est élevé
- Les hommes n’étant pas des candidats qui se qualifient pour la chirurgie, la radiothérapie ou la curiethérapie
- Les hommes dont le cancer de la prostate s’est propagé hors de la prostate et a envahi a d’autres parties du corps (cote N1 OU M1)
- Les hommes atteints d’un cancer très avancé, comme façon de le maîtriser et de gérer les symptômes
Hormonothérapie néoadjuvante (avant un traitement)
Il arrive qu’une hormonothérapie soit recommandée quelques mois avant votre radiothérapie externe ou votre curiethérapie pour réduire la taille de votre tumeur. Cela la rend plus facile à irradier. C’est ce qu’on appelle une « hormonothérapie néoadjuvante ». On ne recommande pas une hormonothérapie avant une prostatectomie radicale.
Hormonothérapie adjuvante (après un traitement)
L’hormonothérapie dite « adjuvante » est celle que l’on vous administre après une radiothérapie ou après une prostatectomie radicale. Le médecin y a recours lorsqu’il estime (en raison de votre grade, de votre stade et de votre taux d’APS) que des cellules cancéreuses peuvent être disséminées dans votre organisme.
Cela ne signifie pas que vous avez des métastases, mais qu’il y a risque de récidive si des cellules isolées, souvent indécelables, demeurent dans votre organisme. La durée sera de 4 à 6 mois pour un risque intermédiaire de récidive et de 2 à 3 ans pour un risque élevé de récidive.
Hormonothérapie concomitante (durant un traitement)
L’hormonothérapie dite « concomitante » est celle que l’on vous administre durant un traitement, tel une radiothérapie dans les cas de cancer de la prostate à risque élevé et dans certains cas de cancer à risque intermédiaire.
Hormonothérapie intermittente
L’hormonothérapie est interrompue lorsque le taux de l’APS diminue et se stabilise. Elle reprend lorsque le taux d’APS recommence à augmenter, ce qui peut prendre plusieurs mois et parfois même des années. Le traitement par intermittence a théoriquement l’avantage de permettre au patient de retrouver une activité sexuelle « normale » et de faire disparaître les effets secondaires pendant les périodes sans médicament.
Le mieux est d’en parler avec son médecin.
Facteurs justifiant ce choix
On considère que l’hormonothérapie peut ralentir la croissance du cancer de la prostate, mais ne peut le guérir. Lorsqu’un cancer est avancé, elle constitue un excellent moyen de contrôle pour la douleur.
Par contre, la durée de son efficacité varie selon les patients. De 70 à 85 % des hommes qui la reçoivent réagissent au traitement pendant un certain temps. Chez certains, le répit peut durer plus de 10 ans alors que chez d’autres, il durera moins d’un an.
Les types d’hormonothérapie
 Pour traiter le cancer de la prostate, l’hormonothérapie offre de nombreuses possibilités. Différentes molécules ou associations existent. Si toutes agissent de la même manière (castration chimique), elles n’ont pas les mêmes effets secondaires.
Pour traiter le cancer de la prostate, l’hormonothérapie offre de nombreuses possibilités. Différentes molécules ou associations existent. Si toutes agissent de la même manière (castration chimique), elles n’ont pas les mêmes effets secondaires.
Les trois principaux types
Il existe trois principaux types d’hormonothérapie pour le cancer de la prostate.
- Les injections ou des implants pour arrêter votre production de testostérone
- Les comprimés pour bloquer les effets de la testostérone
- La chirurgie, appelée une orchidectomie, pour enlever vos testicules
Les types d’hormonothérapie les plus fréquemment utilisés dans le traitement du cancer de la prostate sont:
- Les analogues de l’hormone de libération de la lutéinostimuline (LH – RH)
- Les antagonistes de l’hormone de libération de la lutéinostimuline (LH – RH)
- Les anti-androgènes
- L’œstrogènes
- L’ablation chirurgicale des testicules (orchidectomie)
Les Analogues (ou antagonistes) de la LH-RH
Pour faire une hormonothérapie avant ou après votre traitement, le médecin administre surtout des analogues (ou antagonistes) de la LH-RH.
Ces médicaments empêchent vos testicules de produire de la testostérone (qui nourrit le cancer de la prostate). En faisant cesser la production de testostérone, on réduit la taille de votre tumeur et de votre prostate.
Comment on l’administre
Le médicament est administré par injections régulières. Selon le médicament, l’injection peut être donnée tous les mois, ou tous les 3, 4 ou 6 mois. Dépendant de la situation, ce traitement peut être donner en continue pour le restant de votre vie ou donné de façon intermittente selon la réponse de votre cancer.
Les analogues de la LH-RH les plus couramment utilisés sont:
- leuprolide (Lupron, Lupron Depot, Eligard)
- goséréline (Zoladex)
- buséréline (Suprefact)
- triptoréline (Trelstar)
L’antagoniste de la LH-RH est:
- dégarélix (Firmagon)
Les Anti-androgènes
Les anti-androgènes agissent en bloquant les effets de la testostérone sur vos cellules cancéreuses de la prostate. Le médicament se fixe aux récepteurs des androgènes situés sur les cellules cancéreuses de votre prostate et les empêche ainsi d’utiliser la testostérone présente dans votre circulation sanguine.
On peut vous administrer des anti-androgènes pendant une courte période si vous prenez des analogues de la LH-RH afin d’atténuer une réaction de flambée tumorale, causée par les analogues.
Comment on l’administre
Les anti-androgènes peuvent être pris par voie orale sous forme de comprimés ou de liquide.
- En monothérapie
- Avant de faire des injections ou implants
- En même temps que des injections ou implants
- Après la chirurgie pour enlever les testicules (orchidectomie).
Les types les plus courants sont:
Les Œstrogènes
Les œstrogènes sont des hormones femelles qui baissent le taux d’androgènes. Ils ne sont plus utilisés à cause des problèmes cardiovasculaires qu’ils provoquaient.
L’Orchidectomie
L’orchidectomie est une forme d’hormonothérapie qui consiste à enlever les testicules. Il s’agit d’un traitement radical puisque la concentration en testostérone peut baisser de 90 à 95%. Cette intervention est aussi connue comme une « castration chirurgicale ». Cette intervention se fait sous anesthésie régionale dans le cadre d’une chirurgie d’un jour.
L’avantage de l’orchidectomie, c’est que l’homme traité n’a pas besoin d’injections fréquentes de médicaments. L’inconvénient de l’orchidectomie est que la plupart des hommes ont parfois peur que cette intervention diminue leur masculinité.
Avantages et désavantages
 Avantages de l’hormonothérapie
Avantages de l’hormonothérapie
- C’est un traitement efficace pour le cancer de la prostate.
- Elle peut traiter le cancer de la prostate, peu importe où il se trouve dans votre corps.
- Elle peut être utilisée avec d’autres traitements pour les rendre plus efficaces.
- Elle peut aider à réduire certains des symptômes du cancer de la prostate avancé, tels que les symptômes urinaires et les douleurs liées aux métastases.
Désavantages de l’hormonothérapie
- Elle peut causer des effets secondaires qui pourraient avoir un grand impact sur votre vie quotidienne.
- Certains effets secondaires, telle l’augmentation mammaire, sont permanents.
- Utilisé seule, l’hormonothérapie ne guérit pas le cancer, mais elle peut le garder sous contrôle, parfois pendant plusieurs années.
- Son efficacité peut être d’une durée limitée variable selon les patients.
Les risques et complications de l’hormonothérapie
L’hormonothérapie médicamenteuse a révolutionné la prise en charge des cancers hormonodépendants. Mais le traitement, qui peut durer plusieurs années, entraîne souvent des effets indésirables nécessitant une prise en charge et un accompagnement adaptés.
- Les effets secondaires peuvent se manifester n’importe quand au cours de votre hormonothérapie. Certains se produisent pendant le traitement, d’autres tout de suite après ou quelques jours et même quelques semaines plus tard.
- La plupart disparaissent une fois l’hormonothérapie terminée. Des effets tardifs peuvent se manifester des mois voire des années après le traitement. Certains effets secondaires peuvent durer un long moment ou être permanents selon la durée de votre traitement.
- Il est important de signaler tout effet secondaire à votre médecin. Il peut évaluer (mesurer) la gravité de certains d’entre eux. Il arrive parfois qu’on doive ajuster la dose administrée si les effets secondaires sont importants.
Court – Moyen terme
Les effets secondaires possibles, communs aux différents types d’hormonothérapie, sont les suivants:
- Baisse de la libido
- Troubles de l’érection
- Bouffées de chaleur
- Prise de poids et perte de masse musculaire
- Gonflement et sensibilité des seins (gynécomastie)
- Fatigue
- Irritabilité
Long terme
L’usage à long terme (plus d’un an) peut entraîner les effets suivants:
- Anémie
- Diminution de la masse osseuse (ostéoporose)
- Changements des caractères masculins (p.ex. une diminution de grosseur des testicules)
- Possible augmentation du risque de troubles cognitifs (concentration, mémoire) ou de l’humeur (dépression)
- Augmentation du risque de maladie cardiovasculaires (infarctus, ACV, etc.)
- Augmentation du risque de développer un syndrome métabolique (diabète, dyslipidémie, obésité, hypertension, etc.)
Le suivi médical
 Son importance
Son importance
Les résultats
L’hormonothérapie ne guérit pas le cancer de la prostate, mais il est maîtrisé. Vous pouvez donc vivre plus longtemps et conserver une bonne qualité de vie. Cela varie en fonction de chaque cas parce qu’il faut tenir compte du grade diagnostiqué de la tumeur, de son stade de dissémination et du taux d’APS avant le traitement.
Le dosage de l’antigène prostatique spécifique (APS), effectué régulièrement – tous les trois à six mois – et, occasionnellement, le toucher rectal, permettent à votre médecin de surveiller votre état. Plus le taux chute, meilleures sont les chances que le cancer soit maîtrisé.
Toutefois, on ne visera pas tant un taux d’APS de 0 ng/mL qu’une stabilisation de ce taux (si vous avez aussi subi une prostatectomie radicale, l’APS devrait être indécelable). Tant qu’il reste stable, tout va bien.
Récidive
À chaque consultation, une prise de sang permet à votre médecin de surveiller votre taux d’APS. Si le taux d’APS se met à monter, le médecin surveillera combien de temps il lui faut pour doubler. Plus cette période est courte, plus les risques d’une récidive sont élevés et plus cette récidive sera agressive. Le cancer de la prostate sera alors devenu un cancer résistant à la castration (connu autrefois comme hormonoréfractaire). Le cas échéant, il faut se tourner vers d’autres traitements.
L’article suivant Vous ne répondez plus à l’hormonothérapie et n’avez pas de métastases? vous donnera quelques pistes en ce qui à trait à la suite des choses.
Espoir et avancées en recherche
Témoignage de Robert et fils Jean-Marc Evenat
Pour voir nos autres témoignages, cliquez-ici.
Les effets secondaires
 Peu importe le traitement du cancer de la prostate, il est toujours possible que certains effets secondaires se produisent. Cependant, ils n’affectent pas toutes les personnes; si c’est le cas, chacune ne les ressent pas de la même façon. Les effets secondaires de l’hormonothérapie dépendent surtout des éléments suivants:
Peu importe le traitement du cancer de la prostate, il est toujours possible que certains effets secondaires se produisent. Cependant, ils n’affectent pas toutes les personnes; si c’est le cas, chacune ne les ressent pas de la même façon. Les effets secondaires de l’hormonothérapie dépendent surtout des éléments suivants:
- Votre type d’hormonothérapie (chirurgie ou médicaments)
- Le type de médicament utilisée et la duré de traitement
- Votre état de santé général
Ces effets indésirables, bien que transitoires, peuvent être difficiles à gérer, et certains patients sont alors tentés d’arrêter le traitement. Toutefois, il est important de garder à l’esprit l’impact thérapeutique majeur de l’hormonothérapie. De plus, il existe le plus souvent des moyens pour soulager ces maux et aider le patient à les surmonter.
Il ne faut surtout pas hésiter à parler de tous vos effets secondaires avec votre médecin lors de vos visites de suivi.
Baisse de libido
La baisse de la production d’hormones entraînera la perte du désir sexuel (libido), et ce, que vous ayez subi une castration chirurgicale ou médicale. Après plus de deux ans d’une médication continue, le taux de testostérone pourrait ne jamais revenir à la normale. Les médicaments qui facilitent l’érection ne sont pas d’un grand secours lorsqu’il n’y a plus de libido.
Néanmoins, malgré l’absence de désir sexuel, il arrive que des patients recourent tout de même aux moyens médicaux qui permettent une érection (voir ci-dessous). Cependant, dans la plupart des cas, votre désir sexuel réapparaît progressivement, une fois le traitement terminé.
Ce que vous pouvez faire
- En discuter avec votre médecin. Vous devriez peut-être consulter un sexologue, soit seul, soit accompagné de votre partenaire. Ces professionnels peuvent aider les couples à resserrer les liens qui les unissent, à communiquer et à étudier différentes façons d’avoir des rapports intimes. Pour en savoir davantage, nous vous invitons à visionner notre conférence sur la sexualité en cliquant ici.
Dysfonction érectile (impossibilité d’avoir une érection)
Il s’agit d’un effet secondaire très courant de l’hormonothérapie en raison de la perte de libido. Elle peut être permanente avec l’ablation des deux testicules. Sinon, elle persiste tout au long du traitement hormonal. De 3 à 12 mois peuvent être nécessaires après l’hormonothérapie pour retrouver une capacité érectile. Si la capacité érectile ne revient pas d’elle-même, on peut avoir recours à des traitements.
Votre capacité érectile après une hormonothérapie dépend de votre fonction sexuelle avant votre traitement, votre âge, votre état de santé général.
Ce que vous pouvez faire
- Votre médecin vous prescrira un traitement vous permettant de retrouver votre capacité érectile et de retrouver une vie sexuelle satisfaisante après votre traitement.
- Les traitements inclus les médicaments oraux tels que le tadalafil, sildénafil, vardenafil; la pastille MUSE, l’injection pénienne, la pompe à vide ou l’implant pénien par voie de chirurgie.
Pour en savoir davantage sur la dysfonction érectile, consultez notre section sur les effets secondaires.
Bouffées de chaleur
Bien que l’on ait tendance à associer ce désagrément aux femmes, les bouffées de chaleur peuvent survenir chez environ 50 à 80% des hommes qui suivent une hormonothérapie. Lorsqu’une bouffée de chaleur se manifeste, vous vous sentez soudain submergé par une onde de chaleur insupportable qui dure plusieurs minutes. On a toutefois remarqué que les bouffées de chaleur et la fatigue ont tendance à s’estomper avec le temps.
Ce que pouvez-vous faire
- Portez des vêtements qui laissent la peau respirer (en soie ou en coton).
- Portez plusieurs couches de vêtements pour pouvoir en enlever lorsque vous avez trop chaud.
- Gardez une bonne circulation d’air dans la maison, en ouvrant les fenêtres et en utilisant des ventilateurs.
- Buvez des liquides pour rester hydraté – de préférence des boissons fraîches non alcoolisées et sans caféine.
- Si vous transpirez beaucoup au lit, mettez des serviettes éponges sur votre matelas et vos oreillers.
- Essayez de prendre un bain ou une douche tièdes plutôt que chauds.
- Parlez de vos bouffées de chaleur à votre médecin si elles sont insupportables – il existe d’autres traitements qui peuvent vous aider.
Gain de poids et fonte musculaire
Le gain de poids et la fonte musculaire sont des effets secondaires courants de l’hormonothérapie. L’augmentation de vos tissus adipeux cause un gain de poids et la perte de tissu musculaire entraîne une diminution de votre force.
Ce que vous pouvez faire
- Vous pouvez atténuer votre gain de poids et la fonte musculaire par un régime alimentaire sain et l’activité physique.
- Vous pouvez également faire appel à un(e) nutritionniste et un kinésiologue (spécialiste de l’activité physique) pour un soutien additionnel. Parlez-en à votre médecin, votre infirmière, le travailleur social de votre CLSC.
Perte de densité osseuse (ostéoporose)
L’ostéoporose est un effet secondaire tardif qui risque de se produire avec certains médicaments hormonaux (LH-RH). Une évaluation de la teneur minérale de l’os peut permettre de déterminer le niveau de risque.
Ce que vous pouvez faire
- On peut ralentir ou prévenir l’ostéoporose par la pratique de l’exercice physique et une alimentation saine.
- Votre médecin peut prescrire des produits ou des médicaments pour prévenir ou traiter cette complication : calcium, vitamine D et même des médicaments comme les bisphosphonates (si les os sont très fragilisés en raison de l’âge ou des effets de l’hormonothérapie).
Changements des caractères masculins
L’hormonothérapie cause la perte de poils et de cheveux ainsi qu’une diminution de la taille des testicules. En effet, les hommes qui prennent des analogues de la LH-RH remarquent que leur scrotum perd du volume avec le temps.
Enflure ou sensibilité des seins
L’enflure des seins chez l’homme s’appelle gynécomastie. Il s’agit d’un effet secondaire courant de l’hormonothérapie du cancer de la prostate, en particulier lorsqu’on administre un anti-androgène par voie orale comme le bicalutamide.
Ce que vous pouvez faire
- L’administration d’œstrogènes et une irradiation préventive des seins réduisent le risque de sensibilité des seins et de gynécomastie.
Fatigue
La fatigue rend une personne plus lasse que d’habitude et peut nuire aux activités quotidiennes et au sommeil. La fatigue peut s’atténuer avec le temps. Il est aussi possible qu’elle se prolonge bien après que l’hormonothérapie soit terminée.
Ce que vous pouvez faire
- L’activité physique peut aider à faire face à la fatigue. Pour en savoir davantage sur la gestion de la fatigue, consultez notre section sur les effets secondaires.
Dépression
L’hormonothérapie administrée pour le cancer de la prostate cause parfois une dépression et des changements dans la stabilité émotionnelle.
Ce que vous pouvez faire
- On peut traiter la dépression en administrant des antidépresseurs. Pour en savoir davantage sur la dépression et comment reconnaître les signes, consultez notre section sur les effets secondaires.
Anémie
L’hormonothérapie cause l’anémie chez certains hommes. Lorsque le nombre de globules rouges ou la concentration en hémoglobine est bas, les tissus du corps n’obtiennent pas suffisamment d’oxygène. Il en résulte de la fatigue et un essoufflement.
Ce que vous pouvez faire
- Le complément de fer est apporté au moyen de comprimés ou directement par voie intraveineuse, en fonction de la tolérance et des circonstances.
- Le niveau de fer ne peut être amélioré par le biais de l’alimentation que lorsque la carence en fer est la conséquence d’un régime déraisonnable.
Augmentation du risque de maladies cardiovasculaires
Cela est dû au fait que l’hormonothérapie entraîne un gain de poids, une moins grande capacité à faire de l’exercice et une augmentation du taux sanguin de lipides et de glucose. De fait, il existe maintenant deux fiches d’information, soit une pour vous en tant que patient et une à remettre à votre médecin de famille.
Vous devriez les télécharger et les imprimer. Si vous n’avez pas d’imprimante, nous contacter au 1 855 899-2873. On s’occupera de vous les envoyer par la poste. Les fiches sont importantes car elles mettent en lumière votre rôle ainsi que celui de votre médecin pour diminuer vos risques d’infarctus (crise cardiaque) ou d’ACV.
Fiche d’information pour vous (bleu) et pour votre médecin de famille (mauve)
Ce que vous pouvez faire
- Il est important de surveiller votre risque de maladies cardiaques et de tenter de prévenir ou de corriger ces maladies autant que possible.
- Vous pouvez atténuer votre gain de poids et la fonte musculaire par un régime alimentaire sain et l’activité physique.
Augmentation du risque de développer un syndrome métabolique
L’hormonothérapie entraîne une diminution de la sensibilité de vos cellules à l’insuline. Elle cause aussi une augmentation de vos tissus adipeux et une diminution de votre masse musculaire. Ces effets accroissent le risque de diabète, de dyslipidémie (p.ex. hausse de votre taux de cholestérol), d’obésité, d’hypertension, etc. chez les hommes à qui on administre une hormonothérapie.
Ce que vous pouvez faire
- Vous pouvez atténuer votre gain de poids et la fonte musculaire par un régime alimentaire sain et l’activité physique.
- Vous devriez les télécharger les fiches d’information pour patients sous hormonothérapie et les imprimer. Si vous n’avez pas d’imprimante, nous contacter au 1 855 899-2873.
Réaction de flambée tumorale
L’administration d’analogues de la LH-RH cause en premier lieu une augmentation temporaire du taux de testostérone qui dure environ une semaine. Cette augmentation peut aggraver temporairement vos symptômes; c’est ce qu’on appelle une réaction de flambée tumorale. Au cours de cette réaction, vous pourriez avoir plus de troubles urinaires ou de douleur osseuse.
Ce que vous pouvez faire
- Votre médecin peut prescrire des anti-androgènes. Administrés par voie orale sous forme de pilules ou de liquide, les anti-androgènes bloquent l’action des androgènes (hormones sexuelles mâles) pour un certain temps afin de réduire les symptômes de la flambée.
Effets secondaires liés à l’orchidectomie
La castration chirurgicale occasionne très peu de complications. D’ordinaire, la douleur postopératoire, le gonflement du scrotum et le saignement de la plaie sont minimes. Comme c’est le cas avec toute opération chirurgicale, il peut se produire une infection au niveau de la cicatrice. Cette infection sera alors traitée par des antibiotiques.
Cette chirurgie entraîne des effets secondaires permanents, y compris le dysfonctionnement érectile et une diminution de la libido en raison du faible taux de testostérone.
Suggestions et conseils
 Donnez-vous du temps
Donnez-vous du temps
- Il y a beaucoup d’information à retenir et n’essayez pas de le faire en une seule journée
- Vous allez sûrement avoir des questions. Écrivez-les pour les avoir en main lors de votre prochain rendez-vous
- Votre corps a besoin de temps pour récupérer durant le traitement
Prendre de saines habitudes de vie vous permettra de vous sentir mieux
- Mangez santé
- Dormez beaucoup
- Faites des activités que vous aimez et qui vous relaxeront
- Socialisez
Acceptez l’aide des autres, ils veulent votre bien
- Aide pratique
- Support émotionnel
- Déléguez des tâches si vous en avez trop, n’en soyez pas gêné
Donnez aussi de votre temps et de l’attention aux autres
- Vos proches ont aussi besoin de réconfort
- Gardez une bonne communication
- Résolvez les problèmes lorsqu’ils surviennent
Activités en cours de traitement
Certaines personnes peuvent continuer à travailler et à pratiquer leurs activités de loisirs habituelles tout en recevant une hormonothérapie. D’autres remarquent qu’elles se fatiguent facilement et qu’elles doivent se reposer davantage. Accordez-vous une sieste lorsque vous en aurez besoin.
Consultez notre section Vivre avec le cancer pour en savoir davantage.
Questions à mon médecin
Voici une liste de questions que vous pouvez poser à votre médecin et votre équipe de professionnels de la santé au sujet de l’hormonothérapie.
Suite…
- Quel type d’hormonothérapie administre-t-on pour ce cancer ?
- Comment l’hormonothérapie est-elle administrée ? À quelle fréquence ? Pendant combien de temps ?
- Est-il nécessaire d’être hospitalisé pour une hormonothérapie ? Si oui, pendant combien de temps ?
- Quelles sont les chances que le traitement soit efficace ? Quand le saurons-nous ?
- Quels tests fait-on durant la l’hormonothérapie ?
- Quels sont les effets secondaires possibles de l’hormonothérapie ? Quand pourraient-ils apparaître ? En général, combien de temps durent-ils ?
- Quels effets secondaires dois-je signaler immédiatement ? Qui dois-je appeler ?
- Y a-t-il des choses particulières à faire ou à ne pas faire pendant et après la radiothérapie ?
- D’autres traitements seront-ils nécessaires après l’hormonothérapie ? Si oui, de quel type s’agit-il ?
- À quelle fréquence les visites de suivi sont-elles prévues ? Qui est responsable du suivi après l’hormonothérapie ?
Nous sommes là pour vous
Vous avez des questions ou des préoccupations? Surtout, n’hésitez pas. Contactez-nous au 1 855 899-2872 pour discuter avec un de nos professionnels de la santé spécialisés en uro-oncologie. Ils sont là pour écouter, soutenir et répondre à vos questions, celles de votre famille ou de vos proches. C’est simple et gratuit, comme tous nos services d’ailleurs.
Prenez également le temps nécessaire pour consulter chacune de nos pages sur ce site Web, de même que notre chaine YouTube, question de vous familiariser avec la maladie, nos conférences et nos webinaires animés par des experts, les ressources disponibles, le soutien qui vous est offert, nos événements et les façons de vous impliquer pour faire avancer la cause.
Restez informé
Pages de notre site qui pourraient vous intéresser
Vous voulez en savoir davantage? Vous n’avez qu’à cliquer sur un des liens ci-dessous.
Nouvelles de PROCURE qui pourraient vous intéresser
Chaque semaine, nous publions un article blogue. En voici quelques-uns pour vous.
- Seul face à mon diagnostic… L’histoire de Serge
- Bienvenue la vie… L’histoire de Serge
- L’importance du capital-santé… L’histoire de Martin
- Toute une surprise… L’histoire de Martin
Notre comité de validation de nos pages Web
Notre équipe est composée d’urologues et d’infirmières certifiées en uro-oncologie ayant une connaissance approfondie du cancer de la prostate, de même que les maladies liées à l’appareil génito-urinaire. Voir nos collaborateurs en cliquant ici.
Sources et références
- Le cancer de la prostate – Comprendre la maladie et ses traitements; Fred Saad, MD, FRCSC et Michael McCormack, MD, FRCSC, 4e édition
- Société canadienne du cancer
- Prostate Cancer Foundation-PCF.org
- National Cancer Institute-USA
- American Cancer Society
- Memorial Sloan Kettering Cancer Center
- Prostate Cancer UK
Dernière révision médicale et éditoriale: avril 2023
Rédigé par PROCURE. © Tous droits réservés







